Astmul Bronșic în cercetarea medicală
1. Ce este Astmul Bronșic?
Astmul bronşic este o afecțiune cronică inflamatorie a căilor aeriene care apare la persoanele cu susceptibilitate genetică pentru boală. Astmul afectează atât copiii, cât și adulții. Potrivit Organizaţiei Mondiale a Sănătăţii (OMS), în 2019 “astmul a afectat circa 262 de milioane de persoane din întreaga lume şi a fost responsabil pentru 455.000 de decese. Totodată, astmul este cea mai frecventă boală cronică în rândul copiilor”, băieții având un risc mai mare de a se îmbolnăvi.
În Europa, aproximativ 30 de milioane de persoane suferă de astm, dintre care aproximativ 10 milioane au vârsta sub 45 de ani. Incidența patologiei la copii este de 9,4%, iar la adulți, de 8,2%. În 10-20% dintre cazuri, astmul are o formă severă. În România, incidența este de 6% raportat la întreaga populație, fiind afectați aproximativ un milion de români.
Boala se manifestă prin obstrucţie bronşică (îngustarea calibrului bronsiilor) care poate fi reversibilă spontan sau doar prin tratament in cazurile mai severe de boala. Căile aeriene sau respiratorii (cavitatea nazală, faringele, laringele, traheea și bronhiile, inclusiv bronhiolele) sunt ca niște tuburi prin care circulă aerul din exterior spre plămân, dar și în sens invers. Prin apariția procesului inflamator, aceste căi se îngustează și respirația este îngreunată, ducând la apariția simptomelor specifice astmului, respectiv accese de dispnee (senzația de sufocare), tuse, wheezing (șuierat în plămâni).
Trebuie reținut faptul că astmul bronșic este o boală cronică a cărei vindecare nu este încă posibilă chiar dacă unii copii cu astm pot să nu mai prezinte simptome de boală odată cu înaintarea în vârstă. Astmul poate reapărea ulterior pe parcursul vieții în condiții care favorizează exacerbările.
2. Clasificarea astmului bronșic
Clasificarea în funcție de cauză
Cele mai comune două forme ale astmului sunt:
- Astmul extrinsec (alergic, atopic) – este forma de astm legată de sensibilizare la diverşi alergeni (de origine vegetală, animală, mai rar produşii chimici). Este asociat cu antecedente personale sau familiale de boli alergice (rinită, urticarie, eczemă)
- Astmul bronşic intrinsec (nonalergic, idiopatic) – apare de obicei la persoanele adulte, fără antecedente de boli alergice.
Mai rar întâlnim Astmul bronşic profesional care se dezvoltă în urma contactului la serviciu cu agenţii sensibilizanţi.
De reținut că există și forme de astm bronşic provocat de efort fizic în care bronhospasmul apare în urma efortului fizic, de obicei peste 5-10 minute după întreruperea efortului (foarte rar în timpul efortului) dar și astmul bronşic aspirinic (astmul cu intoleranţă la aspirină şi anti inflamatorii nesteroidiene) – formă particulară de astm caracterizată prin exacerbarea bolii după administrarea de aspirină sau de alte AINS.
Astmul bronşic tusiv este o formă clinică particulară rară a astmului, în care simptomul dominant (uneori unicul) este tusea neproductivă, chinuitoare („spastică”), cu evoluție recurentă şi apariție nocturnă.
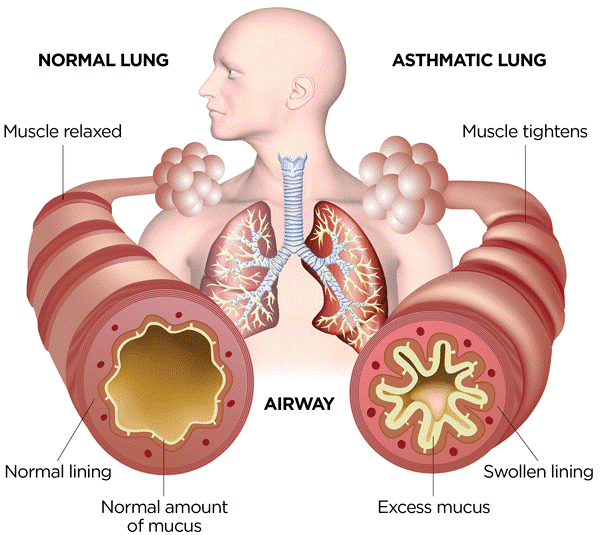
Sursă imagine:
www.southeasternlungcare.com/what-is-asthma
Clasificarea Astmului Bronșic în funcție de severitate
Severitatea astmului este determinată de modificările funcției respiratorii, de prezența și intensitatea simptomelor, numărul de treziri nocturne și de interferența simptomelor cu activitatea normală dinainte de terapie și bineînțeles răspunsul la terapie. În funcție de severitate astmul se clasifică în:
- Astm Bronșic ușor
- Astm Bronșic moderat
- Astm Bronșic sever
3. Simptomele Astmului Bronșic
Principalele simptome ale astmului bronșic sunt:
- Senzația de sufocare
- Tusea care debutează brusc, în timpul nopții sau în timpul efortului fizic
- Respirația șuierătoare (wheezing), scurtarea respirației
- Dureri in piept
- Senzația de strângere a gâtului
În funcție de severitatea bolii, simptomele apar cu o frecvență mai mică sau mai mare și diferă ca intensitate.
4. Tratamentul Astmului Bronșic
În ciuda faptului că astmul este adesea o afecțiune gestionabilă, pot exista cazuri severe și, în unele cazuri, astmul poate duce la deces. Este important să se sublinieze că majoritatea persoanelor cu astm trăiesc o viață normală și activă cu gestionarea corespunzătoare a bolii.
Conform OMS majoritatea deceselor legate de astm apar în țările cu venituri scăzute și în medii sărace cu access dificil la asistența medicală, unde subdiagnosticarea și subtratarea reprezintă regula.
Conform ghidului GINA ar trebui luată în considerare şi educaţia pacientului cu astm, așa numita Alfabetizarea medicală. Pacienții sunt încurajați să fie parteneri activi în gestionarea astmului lor, să înțeleagă și să urmeze planul de tratament și să aibă o comunicare deschisă cu medicul lor. Pacienții trebuie învățați să țină o evidență a simptomelor lor și să raporteze orice schimbare semnificativă medicului lor pentru ajustarea tratamentului. Un plan bine stabilit, în colaborare cu medicul, poate ajuta pacientul să înțeleagă cum să acționeze în diferite situații, inclusiv în cazul exacerbărilor și al schimbărilor în simptome.
Cele mai importante măsuri care trebuie luate sunt orientate pentru evitarea apariției crizelor de astm deci identificarea și evitarea factorilor declanșatori, monitorizarea respirației și utilizarea medicamentelor recomandate de medicul pneumolog pentru controlul simptomelor. Consultațiile regulate cu medicul sunt esențiale pentru monitorizarea evoluției bolii și ajustarea tratamentului în funcție de nevoile individuale. Poate cel mai important aspect este ca pacienții cu astm să evite factorii care pot declanșa simptomele, cum ar fi expunerea la alergeni, fumul de tutun, poluarea aerului sau efortul fizic intens etc.
În prezent, medicamentele pentru astmul bronșic se împart în 2 categorii: medicamente de urgență (de salvare) și medicamente de control (de întreținere). Medicația de urgență se administrează în cazul unei exacerbări, așa zisa “criză de astm” (manifestare acută și de intensitate mare a simptomelor), iar medicația de control se administrează zilnic pentru a preveni apariția unei exacerbări. În funcție de diagnostic, medicul pneumolog vă va recomanda o schemă de tratament pentru menținerea simptomatologiei sub control.
Astmul este o afecțiune extrem de complexă care poate evolua în timp spre afectarea întregului organismul, iar răspunsul la tratament poate varia foarte mult între indivizi. Medicii își concentrează eforturile pentru a pune la dispoziția pacienților noi forme de tratament care pot încetini sau stopa simptomatologia și duc la îmbunătățirea calitații vieții.
Ca și în cazul altor patologii, pentru astmul bronșic cercetarea medicală continuă an de an iar rezultatele ajută la dezvoltarea de noi strategii de control a simptomelor și reducere a riscurilor. Studiile clinice permit cercetătorilor să înțeleagă mai bine diversitatea acestei boli respiratorii și să dezvolte tratamente personalizate, adaptate la nevoile specifice ale pacienților.
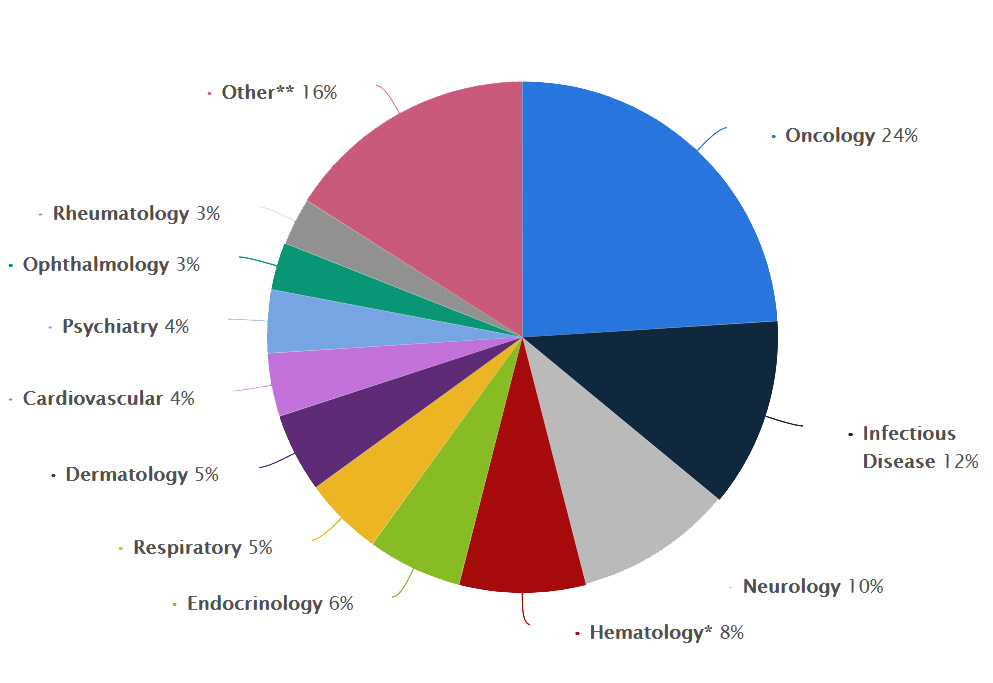
Conform bazei de date ClinicalTrials.gov cu informații despre 462.815 studii de cercetare clinică la nivel global, la 21 august 2023 bolile tractului respirator reprezintă 9,5% din numărul total de studii clinice, iar pentru perioada 2017 – 2022 au reprezentat 5% din numărul total de studii, aflându-se pe locul 6 în topul celor mai importante arii terapeutice de interes pentru cercetare.
Studiile clinice privind astmul vizează numeroase aspecte ale acestei afecțiuni, iar obiectivele pot varia în funcție de natura cercetării și de necesitățile curente ale comunității științifice și medicale. Iată câteva dintre cele mai importante interese pentru studiile clinice privind astmul:
- Înțelegerea mai profundă a mecanismelor moleculare și celulare care stau la baza astmului este crucială. Studiile se concentrează pe identificarea markerilor biologici și a căilor inflamatorii implicate pentru dezvoltarea de noi strategii terapeutice.
- Dezvoltarea de tratamente personalizate, adaptate specific subtipurilor de astm și caracteristicilor individuale ale pacienților, reprezintă un interes major. Studiile se concentrează pe identificarea biomarkerilor care pot prezice răspunsul la anumite terapii.
- Evaluarea eficienței tratamentelor existente și dezvoltarea și testarea unor noi terapii și medicamente sunt obiective cruciale. Aceasta poate include și identificarea combinațiilor optime de medicamente pentru a îmbunătăți controlul asupra astmului.
- Anumite cercetări se concentrează pe gestionarea astmului în rândul diverselor grupuri de populație, inclusiv copii, adulți, femei însărcinate și persoanele în vârstă. Scopul este de a adapta strategiile de tratament la nevoile specifice ale acestor grupuri.
- Identificarea factorilor de risc și dezvoltarea de strategii de prevenire a astmului, în special la copii, reprezintă un interes major. Aceasta poate include cercetarea impactului mediului, a factorilor genetici și a altor potențiali factori de declanșare.
- Studiile clinice explorează eficacitatea telemedicinei și a altor tehnologii inovatoare în gestionarea astmului. Acestea pot include dispozitive de monitorizare la domiciliu, aplicații mobile și alte instrumente digitale.
- Investigarea impactului economic al astmului este esențială. Studiile explorează costurile asociațe tratamentelor, spitalizărilor și absenteismului de la locul de muncă sau școală, oferind informații utile pentru elaborarea politicilor de sănătate.
Sursă imagine:
www.statista.com/statistics/1248657
Aceste interese pentru studiile clinice reflectă necesitatea unei abordări cuprinzătoare pentru astm, care să acopere aspecte variate, de la înțelegerea mecanismelor biologice până la dezvoltarea unor strategii de gestionare eficiente și personalizate.
Prin urmare, o variantă de tratament a astmului mai ales a formelor moderate și severe care nu se pot controla prin tratamentul curent poate fi înrolarea voluntară într-un studiu clinic. Astfel puteți avea acces la medicamente inovatoare care încă nu sunt disponibile pe piață și la o monitorizarea medicală riguroasă. Decizia de a participa la un studiu clinic vă aparține în totalitate. Medicul vă va explica foarte detaliat fiecare etapă a studiului, care sunt beneficiile și riscurile și vă va răspunde la toate întrebările.
Dorim să subliniem că participarea într-un studiu clinic nu garantează vindecarea sau beneficii semnificative pentru toți pacienții implicați. Fiecare individ este unic, iar rezultatele pot varia în funcție de diferitele răspunsuri ale organismului la tratament.
Verifică dacă ești eligibil pentru un studiu clinic accesând link-ul următor: www.targetsmo.org/ro/studii-clinice
După completarea formularului, un membru al echipei noastre vă va contacta!
Bibliografie
- www.mayoclinic.org/diseases-conditions/asthma/symptoms-causes/syc-20369653
- www.nhlbi.nih.gov/health/asthma
- www.nhs.uk/conditions/asthma/treatment/
- www.msdmanuals.com/professional/multimedia/table/classification-of-asthma-severity
- Global Initiative for Asthma. (GINA) Global Strategy for Asthma Management and Prevention, 2023. Updated July 2023. Available from: www.ginasthma.org
- www.medichub.ro/reviste-de-specialitate/medic-ro/monitorizarea-interdisciplinara-a-pacientului-cu-astm-bronsic-id-8709-cmsid-51
- Bumbăcea D, Panaitescu C, Bumbacea RS. Patient and Physician Perspectives on Asthma and Its Therapy in Romania: Results of a Multicenter Survey. Medicina (Kaunas). 2021 Oct 12;57(10):1089.
- Selroos O, Kupczyk M, Kuna P, Łacwik P, Bousquet J, Brennan D, Palkonen S, Contreras J, FitzGerald M, Hedlin G, Johnston LS, Louis R, Metcalf L, Walker S, Moreno-Galdó A, Papadopoulos GN, Rosado-Pinto J, Powell P, Haahtela T. National and regional asthma programmes in Europe. European Respiratory Review Sep. 2015;24(137)474-483.
- 6% din români suferă de astm bronşic. 4 Mai 2018. www.medichub.ro/stiri/6-din-romani-sufera-de-astm-bronsic-id-1643-cmsid-2
- www.vial.com/blog/articles/what-is-the-most-researched-therapeutic-area
- www.statista.com/statistics/1248657/clinical-drug-trials-by-key-therapeutic-area
Abordarea personalizată în astm
se referă la adaptarea tratamentului și gestionării astmului în funcție de caracteristicile individuale ale fiecărui pacient. Fiecare persoană cu astm poate avea nevoi specifice și răspunsuri diferite la tratamentele disponibile. Prin urmare, abordarea personalizată implică evaluarea atentă a factorilor individuali și ajustarea planului de tratament pentru a se potrivi nevoilor și particularităților pacientului. Iată câteva aspecte cheie ale abordării personalizate în astm:
Evaluarea severității și controlului: Medicul va evalua severitatea astmului și nivelul de control al simptomelor pentru a determina gravitatea bolii și pentru a stabili un plan de tratament corespunzător.
Identificarea factorilor declanșatori: Abordarea personalizată implică identificarea și evitarea factorilor declanșatori specifici ai astmului pentru fiecare pacient. Acești factori pot include alergeni, iritanți sau factori de mediu.
Selectarea medicamentelor potrivite: În funcție de caracteristicile individuale ale pacientului, medicul poate alege medicamentele potrivite, inclusiv bronhodilatatoare, corticosteroizi inhalatori și alte terapii adiționale.
Monitorizarea simptomelor și funcției pulmonare: Pacienții cu astm vor fi încurajați să își monitorizeze simptomele și să efectueze teste periodice ale funcției pulmonare pentru a evalua eficacitatea tratamentului și a face ajustări atunci când este necesar.
Implicarea pacientului: Abordarea personalizată implică și educarea și implicarea pacientului în gestionarea bolii. Pacienții vor fi învățați să recunoască semnele de exacerbare și să urmeze un plan de acțiune specific pentru a gestiona simptomele.
Adaptarea la schimbările în timp: Întrucât nevoile și condițiile individuale ale pacienților pot evolua, abordarea personalizată implică ajustarea continuă a tratamentului pentru a se adapta la schimbările în timp.
Gestionarea comorbidităților: Pentru mulți pacienți cu astm, există și alte condiții medicale asociate. Abordarea personalizată ia în considerare și gestionarea comorbidităților pentru a asigura o îngrijire holistică.